Исследование мокроты
За сутки у здорового некурящего человека в бронхах образуется 100-150 мл слизи. Эта слизь перемещается клетками мерцательного эпителия вверх (в трахею и гортань), откуда она попадает в глотку и проглатывается. Перемещению слизи из гортани в глотку способствует лёгкое, почти незаметное покашливание, при этом мокрота не выделяется наружу.
Мокрота (sputum) — это патологическое отделяемое из дыхательных путей. В состав мокроты могут входить слизь, серозная жидкость, клетки крови и дыхательных путей, редко гельминты и их яйца.
Анализ мокроты помогает установить характер патологического процесса в органах дыхания, а в ряде случае определить его этиологию.
Сбор мокроты желательно осуществлять утром до еды. Анализ мокроты будет достоверней, если пациент предварительно почистил зубы щёткой и прополоскал рот кипячёной водой, что позволяет уменьшить бактериальную обсеменённость полости рта.
Дополнительные рекомендации:
- мокрота лучше отходит и её образуется больше, если накануне исследования пациент употреблял больше жидкости;
- сбор мокроты проходит эффективней, если пациент предварительно выполняет три глубоких вдоха с последующим энергичным откашливанием. Необходимо подчеркнуть, что важно получить именно мокроту, а не слюну.
Сбор мокроты выполняют во флакон (контейнер) с плотно закрывающейся крышкой. Флакон должен иметь ёмкость 20-50 мл и широкое отверстие (не менее 35 мм в диаметре), чтобы пациент мог легко сплёвывать мокроту внутрь флакона. Для возможности оценки количества и качества собранной пробы флакон должен быть изготовлен из прозрачного материала.


Плевательница стеклянная карманная Пластиковый контейнер
Если сбор мокроты проходит в присутствии медицинского работника, то последнему необходимо одеть перчатки (взятие материала и его отправку следует осуществлять в перчатках). Учитывая, что при энергичном кашле мокрота в виде капель может разбрызгиваться, с профилактической целью следует одеть маску, а при необходимости закрыть глаза очками или сразу всё лицо защитным щитком. Лучше вообще находиться за спиной пациента, выбирая свое положение таким образом, чтобы направление движения воздуха было от медработника к пациенту.
Для исследования достаточно 3-5 мл мокроты, но анализ можно проводить и при меньших объёмов. Анализ мокроты необходимо проводить не позднее, чем через 2 часа после сбора.
Если собранная мокрота подлежит транспортировке в другое учреждение, то до момента отправки в лабораторию герметично закрытые флаконы с материалом хранятся в холодильнике не более суток. При более длительном хранении необходимо применить консервирующие средства. Во время транспортировки мокрота должна быть защищена от воздействия прямых солнечных лучей и тепла.
Показатели анализа мокроты
Исследование физических свойств
Характер, цвет и консистенция
Слизистая мокрота — бесцветная (прозрачная), вязкая, практически не содержит клеточных элементов. Встречается при многих острых и хронических заболеваниях верхних и нижних дыхательных путей.
Серозная мокрота — бесцветная, жидкая, пенистая. Выделяется при отёке лёгких.
Гнойная (или гнилостная) мокрота содержит гной. Цвет мокроты — жёлтый или зелёный. Чисто гнойная мокрота встречается, например, при прорыве абсцесса лёгкого в бронх; чаще наблюдается смешанная — слизисто-гнойная мокрота.
Зелёный цвет мокроты — при патологии, связанной с задержкой оттока (гаймориты, бронхоэктазы, посттуберкулёзные нарушения и пр.).
Мокрота янтарно-оранжевого цвета отражает эозинофильную реакцию и свидетельствует об аллергии.
Кровянистая — мокрота с примесью крови. Может быть чисто кровяной на фоне легочных кровотечений, так и смешанной, например, слизисто-гнойной с прожилками крови при бронхоэктазах. Если кровь задерживается в дыхательных путях, то гемоглобин превращается в гемосидерин, и цвет мокроты приобретает оттенок ржавчины (ржавая мокрота). Кровь в мокроте (даже единичные прожилки) — всегда настораживающий признак, требующий тщательного обследования.
Жемчужная мокрота содержит округлые опалесцирующие включения, состоящие из атипичных клеток и детрита. Жемчужная мокрота наблюдается при плоскоклеточном раке бронхов.
При отстаивании мокрота может расслаиваться. Трёхслойная мокрота — это обильная, гнойная мокрота, которая при отстаивании разделяется на три слоя: верхний — серозный, пенистый; средний — слизистый, бесцветный, прозрачный; нижний — грязного серо-зелёного цвета, содержащий гной и остатки некротизированных тканей. Наблюдается при гангрене лёгкого.
Запах мокроты
Мокрота чаще не имеет запаха. Зловонный запах мокроты зависит либо от распада ткани (гангрена, раковая опухоль) либо от разложения белков самой мокроты при задержке её в полостях (абсцесс, бронхоэктазы).
Реакция мокроты, как правило, имеет щелочной характер. Кислой она становится при разложении мокроты (длительное стояние) и от примеси желудочного сока (что помогает дифференцировать кровохарканье от кровавой рвоты).
При хроническом бронхите выделяется слизистая или гнойная мокрота до 250 мл в сутки. При бронхоэктазах, абсцессе лёгкого — мокрота обильная, гнойная, с запахом, до 500 мл/сут.
Утренний кашель с мокротой характерен в первую очередь для курильщиков с хроническим бронхитом. Ночью мокрота скапливается в бронхах, а утром после подъёма с постели вследствие перемены положения тела перемещается, раздражая рефлексогенные зоны и вызывая кашель.
По положению больного, при котором мокрота отделяется лучше всего, можно получить условное представление о локализации полости или бронхоэктазов в лёгком. При расположении бронхоэктазов в левом лёгком выделение мокроты с кашлем будет облегчаться при нахождении на правом боку, и наоборот. При бронхоэктазах в передних отделах лёгких, мокрота лучше отходит в положении лёжа на спине, в задних отделах — на животе. Данное обстоятельство используется для постурального дренажа лёгких (пациент 3-4 раза в день занимает определённое положение на 10-20 минут для облегчения отхождения мокроты под влиянием силы тяжести).
Микроскопия мокроты
Микроскопический анализ мокроты проводят как в нативных, так и в окрашенных препаратах. Препарат вначале просматривают при малом увеличении для первоначальной ориентировки и поиска крупных элементов (спирали Куршмана), а затем при большом увеличении для дифференцирования форменных элементов.
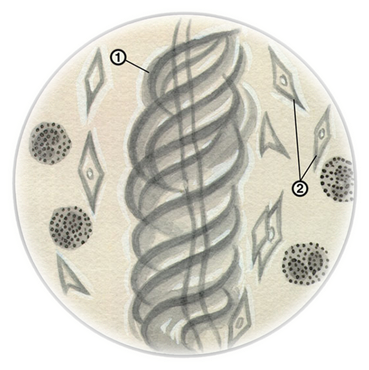 Спирали Куршмана представляют собой беловато-прозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах. Тяжи слизи состоят из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую бывают вкраплены лейкоциты (чаще эозинофилы) и кристаллы Шарко-Лейдена. Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого). Кристаллы Шарко-Лейдена (гладкие бесцветные кристаллы в форме октаэдров) состоят из белка, освобождающего при распаде эозинофилов (аллергические процессы, бронхиальная астма).
Спирали Куршмана представляют собой беловато-прозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах. Тяжи слизи состоят из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую бывают вкраплены лейкоциты (чаще эозинофилы) и кристаллы Шарко-Лейдена. Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого). Кристаллы Шарко-Лейдена (гладкие бесцветные кристаллы в форме октаэдров) состоят из белка, освобождающего при распаде эозинофилов (аллергические процессы, бронхиальная астма).
Рисунок: 1 - спирали Куршмана, 2 - кристаллы Шарко-Лейдена
Форменные элементы крови. Небольшое количество лейкоцитов можно обнаружить в любой мокроте, при воспалительных (и особенно нагноительных) процессах их количество возрастает.
Нейтрофилы в мокроте. Обнаружение более 25 нейтрофилов в поле зрения свидетельствует об инфекции (пневмония, бронхит).
Эозинофилы в мокроте. Единичные эозинофилы могут встречаться в любой мокроте; в большом количестве (до 50-90% всех лейкоцитов) они обнаруживаются при бронхиальной астме, эозинофильных инфильтратах, глистных инвазиях лёгких и т.п.
Эритроциты в мокроте. Эритроциты появляются в мокроте при разрушении ткани лёгкого, пневмонии, застое в малом круге кровообращения, инфаркте лёгкого и т.д.
Эпителиальные клетки. Плоский эпителий попадает в мокроту из полости рта и не имеет диагностического значения. Наличие в мокроте более 25 клеток плоского эпителия указывает на то, что данный образец мокроты загрязнён отделяемым из ротовой полости.
Цилиндрический мерцательный эпителий в небольшом количестве присутствует в любой мокроте, в большом — при поражении дыхательных путей (бронхит, бронхиальная астма).
Альвеолярные макрофаги локализуется в основном в межальвеолярных перегородках. Поэтому анализ мокроты, где присутствует хотя бы 1 макрофаг, указывает на то, что поражены нижние отделы дыхательной системы.
Эластические волокна имеют вид тонких двухконтурных волоконец одинаковой на всё протяжении толщины, дихотомически ветвящихся. Эластичные волокна исходят из лёгочной паренхимы. Выявление в мокроте эластичных волокон свидетельствует о разрушении лёгочной паренхимы (туберкулёз, рак, абсцесс). Иногда их присутствие в мокроте используют для подтверждения диагноза абсцедирующей пневмонии.
Атипичные клетки. Мокрота может содержать клетки злокачественных опухолей, особенно если опухоль растёт эндоброхиально или распадается. Определять клетки как опухолевые можно только в случае нахождения комплекса атипичных полиморфных клеток, особенно если они располагаются вместе с эластическими волокнами.
Бактериоскопия и посев мокроты
Чувствительность бактериоскопического метода напрямую зависит от кратности обследования пациента. Например, согласно исследованиям, однократный анализ мокроты на микобактерии туберкулёза имеет чувствительность 80-83%, двукратный анализ мокроты (в течение двух дней) — на 90-93% больше и при исследовании трёх проб мокроты (в течение трёх дней) — 95-98%. Таким образом, при подозрении на туберкулез органов дыхания необходимо исследовать не менее трёх проб мокроты.
Отрицательный результат микроскопического исследования не исключает диагноз той или иной инфекции, так как мокрота пациента может содержать меньше микробов, чем может выявить микроскопическое исследование.
Когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя, прибегают к посеву мокроты на питательные среды. Посев мокроты производят не позднее 2-х часов после сбора. Если подозревается туберкулёз, то сбор мокроты осуществляют в течение 3-х последовательных дней.
Бактериологическое исследование позволяет идентифицировать вид микробов и определять их антибиотикочувствительность.
Обычно у здоровых лиц в мокроте при посеве выявляются альфа-гемолитический стрептококк, Neisseria spp., дифтероиды. Обнаружение лишь нормальной микрофлоры ещё не означает отсутствие инфекции. Результат посева следует интерпретировать с учётом клинической картины и общего состояния пациента.
ТАКИМ ОБРАЗОМ, НЕОБХОДИМО ЗАПОМНИТЬ ЧЕТЫРЕ ВИДА АНАЛИЗОВ МОКРОТЫ !
Общий анализ мокроты
Цель: макро- и микроскопическое исследование мокроты - патологического секрета бронхов и трахеи.
Оснащение: чистая сухая емкость (плевательница или контейнер), направление на исследование.
Подготовка:
1) провести тщательную обработку полости рта (почистить зубы, прополоскать полость рта);
2) сделать несколько дыхательных упражнений для облегчения отхождения мокроты;
3) откашлять мокроту в банку, пуская как можно меньше слюны;
4) закрыть контейнер и вместе с направлением отправить в лабораторию.
Анализ мокроты на атипичные клетки
Аналогично общему анализу мокроты.
Особенность - свежевыделенная мокрота должна быть доставлена в цитологическую лабораторию в течение 15-20 минут (в теплом виде).
Бактериологическое исследование мокроты
Аналогично общему анализу мокроты.
Особенность - в СТЕРИЛЬНУЮ емкость, направляем в бактериологическую лабораторию.
Анализ мокроты на микобактерию туберкулеза
Сбор мокроты осуществляется как обычно - утром до приема пищи. Перед сдачей аккуратно чистят зубы, тщательно прополаскивают ротовую полость. Емкость стерильная (желательно из темного стекла) с плотно закрывающейся крышкой.
Сбор мокроты на МБТ осуществляется в отдельном хорошо вентилируемом помещении или на открытом воздухе (с открытым окном), собирают три раза: первый раз утром перед едой; второй раз - через 3-4 часа после 1 пробы; третий раз - утром следующего дня.
При необходимости сбор мокроты проводят методом флотации в течение суток, очень редко - до 3-х суток. При этом мокроту хранят в темном прохладном месте.
Собранный материал необходимо как можно быстрее доставить в лабораторию; в случае невозможности немедленной доставки материал сохраняется в холодильнике при 4 - 10°C; при перевозке материала необходимо особенно тщательно следить за сохранностью флаконов и правильностью их маркировки.